白斑の紫外線治療・ナローバンドUVBの効果と安全性 ー小児の白斑対応致しますー
目次
白斑とは?
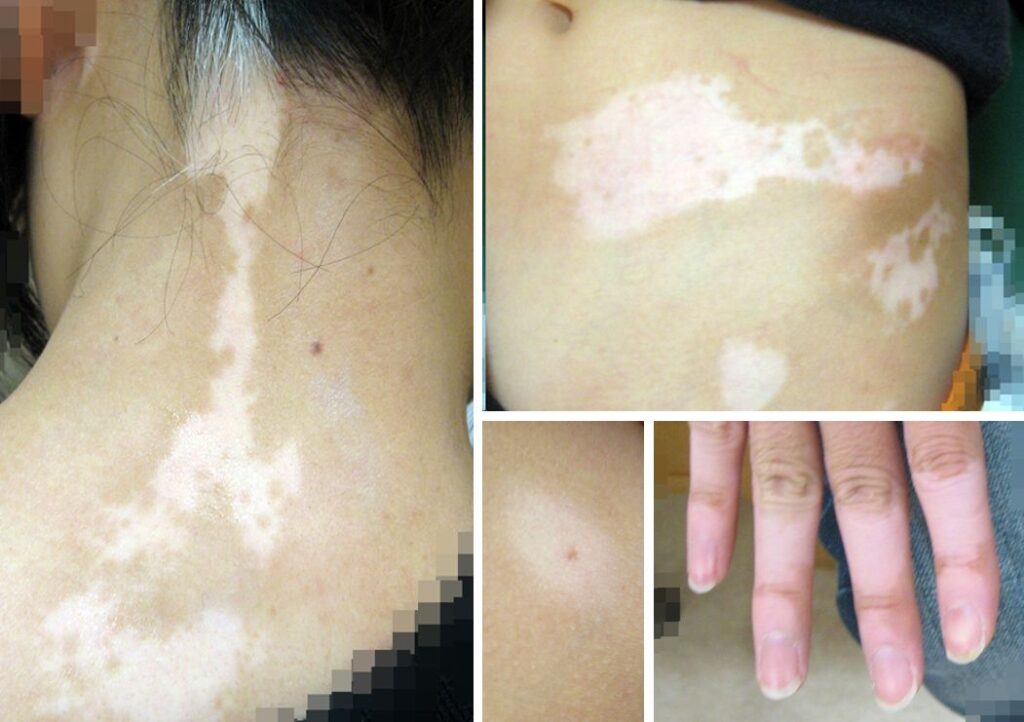
白斑とは、自己免疫的な機序によってメラノサイトが減少・もしくは消失し後天性の脱色素斑を呈する慢性・難治性の皮膚疾患です。治療薬として、小さな初期病変には①ステロイド外用剤、②プロトピック軟膏(免疫抑制剤軟膏)、③活性型ビタミンD3軟膏が用いられます。
 一方で1~2ヶ月外用治療を行っても改善がない場合には、ナローバンドUVB・エキシマライトなどの紫外線治療が「第一選択」として用いられ、一般クリニックにおいても近年急速に普及してきています。ナローバンドUVBをはじめとした「中波紫外線療法」は、日本皮膚科学会の尋常性白斑診療ガイドラインにおいても推奨度Bで「行うよう勧められる」となっております。
一方で1~2ヶ月外用治療を行っても改善がない場合には、ナローバンドUVB・エキシマライトなどの紫外線治療が「第一選択」として用いられ、一般クリニックにおいても近年急速に普及してきています。ナローバンドUVBをはじめとした「中波紫外線療法」は、日本皮膚科学会の尋常性白斑診療ガイドラインにおいても推奨度Bで「行うよう勧められる」となっております。
当院では小学生以上の小児白斑に対しても紫外線治療を行っております。外用剤のみで白斑が治らない方は早めにご相談ください。(※未就学児に関しては応相談となります。)
お願い
現在当院では、紫外線療法機器(エキシマライト・ナローバンドUVB)の不調により新規の治療はお引き受けしておりません。なお、現在通院中の方は、機器が稼働できる範囲で治療の継続は行っております。何卒、ご理解・ご協力のほどお願い申し上げます。
白斑治療の名医はいるのでしょうか?
白斑治療で調べますと、いくつかの有名な病院が出てきます。新宿皮フ科の榎並先生などは、国内でも早い時期から紫外線療法の学会報告をおこなったり、白斑治療に力を入れており大変有名となります。
 基本的には、ナローバンドUVB、もしくはエキシマライトという紫外線治療機器を用いて照射を行う点では、どこの施設でも共通です。差がでるとすると、どのような症例に、どの段階で紫外線治療を適応していくか?ということになります。
基本的には、ナローバンドUVB、もしくはエキシマライトという紫外線治療機器を用いて照射を行う点では、どこの施設でも共通です。差がでるとすると、どのような症例に、どの段階で紫外線治療を適応していくか?ということになります。
一般的に白斑における紫外線治療の特徴として、以下のことが挙げられます。
- 発症初期ほど効果が出やすく、外用治療を1,2ヶ月行っても効果がない場合は「早めに紫外線治療」に移行した方が治療効果を得やすいです。
- 小さな病変、顔首などの露出部、お子さんほど治療効果が出やすい傾向があります。早いと10~20回程度で効果が現れてきます。
- 治療効果を上げていくための頻度は「週2回の通院治療」が望ましく、効果が出やすい傾向です。通院しやすい範囲内で病院を選びましょう。
- 治療を効果的にするためには、光線治療後に発赤(赤くなること)やほてり感が1~2日程度あることが理想です。水疱を作らない程度に照射パワーを段階的に上げていくことが大切です。紫外線治療を受けるにはなるべく実績がある医院・クリニックを選びましょう。
- 発症してから時間が経ってしまったもの、手足などの四肢末端では紫外線治療に反応が悪くなります。一定回数の紫外線治療を行っても効果が出ない場合は治療を漫然と行わない判断も必要です。
- 顔などの露出部・分節型白斑で紫外線治療の効果が限界となった段階で、治療のご希望があった場合には、「吸引表皮水疱蓋移植・ミニグラフト」も適応となります。

以上が、当院での白斑治療の実績・経験に基づいた紫外線治療の基本方針となります。
白斑の紫外線治療効果について・・・国内文献報告より
★現在、渉猟しえる範囲で、国内文献報告をまとめてみますと、以下のようになります。
白斑に対するナローバンドUVB(紫外線治療)の効果・有効性については、国内文献データにより様々ですが「なんらかの色素再生を認めるのは7割、50%以上色素再生の有効例はおおよそ5割」と考えられます。治療効果は、白斑の紫外線治療開始までの期間が短いほど良好で、早い傾向です。色素再生が頭打ちのときには、照射量を増加させることで色素再生が促進されます。
紫外線治療の効果は部位によっても異なり、顔首>体幹、腕、下肢>手足末端の順で効果が高いとされています。一般的に汎発型白斑には紫外線治療が非常に有効とされ、分節型では色素沈着がみられにくいと云われます。小児の治療例では、症例数は少ないものの「分節型・汎発型の治療効果の差はなかった」という報告もあります。広範囲の白斑・汎発型にはナローバンドUVBが適応となりますが、限局型や初期の狭い範囲のものでは、よりパワーの強いエキシマライト療法も用いられます。
 小児の紫外線治療に関しては、難治性尋常性白斑にエキシマライトを適用し、改善効果が現れるまでの時間も短く、良好な結果であったという報告があります。しかしながら、2010年日本皮膚科学会作成の尋常性白斑治療ガイドラインでは、あくまで試案であるとしながらも「白斑治療アルゴリズム」として15才以下では紫外線治療の選択肢が示されていないことも大きな問題です。症例報告とはなりますが、現在は小児においても紫外線治療の有効例が報告されつつあります。
小児の紫外線治療に関しては、難治性尋常性白斑にエキシマライトを適用し、改善効果が現れるまでの時間も短く、良好な結果であったという報告があります。しかしながら、2010年日本皮膚科学会作成の尋常性白斑治療ガイドラインでは、あくまで試案であるとしながらも「白斑治療アルゴリズム」として15才以下では紫外線治療の選択肢が示されていないことも大きな問題です。症例報告とはなりますが、現在は小児においても紫外線治療の有効例が報告されつつあります。
紫外線治療の副作用としては、反応性の紅斑・かゆみや軽度の水疱形成などのみであり、大きな副作用はありません。白斑部位と周囲皮膚のコントラスト増強は日焼け止めの使用により改善していきます。また、近年ではナローバンドUVBでの光発癌のリスクはほぼ考えられないために、安全性も高く「治療回数の制限は設けない」とされてきています。
 紫外線治療に反応の悪いもので、かつ1年以上憎悪のない分節型白斑では、「吸引表皮水疱蓋移植・ミニグラフト」の適応となります。部位や患者さんのご希望に応じて対応していくこととなります。白斑の紫外線治療は、2000年代に入り本格的に始まった治療です。白斑の紫外線治療回数は、反応の早い著効例でも30回程度掛かり、難治で広範囲のものでは、100 回を超える照射が必要など、まだまだ課題の多い難治性皮膚疾患となります。
紫外線治療に反応の悪いもので、かつ1年以上憎悪のない分節型白斑では、「吸引表皮水疱蓋移植・ミニグラフト」の適応となります。部位や患者さんのご希望に応じて対応していくこととなります。白斑の紫外線治療は、2000年代に入り本格的に始まった治療です。白斑の紫外線治療回数は、反応の早い著効例でも30回程度掛かり、難治で広範囲のものでは、100 回を超える照射が必要など、まだまだ課題の多い難治性皮膚疾患となります。
紫外線治療の費用
1回の治療につき:中波紫外線療法(340点)として1020円の自己負担金が生じます(3割負担の場合)。治療には早くても30~50回くらい掛かることが一般的となります。都内であれば、15才以下のお子さんでは医療証があれば自己負担金は発生しません。
◆お願い◆
以上が白斑の紫外線治療の効果・有効性および副作用などの国内文献報告に基づいた「まとめ」となります。ここから以下は、紫外線療法の種類、実際の国内文献データ・安全性などについて、ちょっと詳しく解説します。ご興味のある方は読み進めて下さい。
紫外線療法の歴史・種類など
★白斑の紫外線療法の歴史・種類などにつき日本皮膚科学会・尋常性白斑治療ガイドライン2012年より引用し、整頓しましたのでご参考にされてください。
PUVA療法
尋常性白斑に対しては、1960年代から「PUVA療法」が試みられており、米国皮膚科学会の白斑ガイドラインでも「PUVA療法」が尋常性白斑の治療法として推奨されました。一方で、2002年Kwok YKらの報告によると97人の白斑患者のうち、中等度以上の色素再生があったものが59名となり有効性が評価されたものの、1年後の経過で57名が再発しており、再発率の高さが問題となっていました。

ナローバンドUVB
1990年代以降に登場したナローバンドUVBでは、「効果・副作用・再発率」の点からPUVA療法よりも有意に優れているとの報告が多くなされてきています。汎発型で広範囲の白斑では、ステロイド外用剤のみで治療を行うのではなく、はじめからナローバンドUVBを併用することが高いエビデンスをもって推奨されております。海外ガイドラインにおいて有効例では半年以上治療を継続し、その後1年までは治療を続けても問題ないとされます。さらに、休止期間をもうけて最長2年までの治療が可能とされます。

- 2004年Hqmzavi
週3回、6ヶ月間の照射を体幹、四肢で左右比較試験を行ったところ、ナローバンドUVB照射部位に著明に色素が再生したことを報告しています。有効率は部位によって異なり、腕、下肢、体幹に比べて手足末端での効果が低かったとしています。色素再生後の「周囲皮膚との色バランス」もPUVAより優れているとしています。
- 2008年英国の尋常性白斑ガイドライン
ナローバンドUVBの照射回数の上限に関する根拠はないとしつつも、スキンタイプⅠ~Ⅲ(白人)における上限は200回までとし、スキンタイプⅣ~Ⅵ(アジア人など有色人種)は、「患者の同意の上」でそれ以上の回数が可能であるとした。
- 2000年Najoo
4~16才の小児に週2回、最大1年間のナローバンドUVB療法を行ったが、特に副作用はなく治療効果につながったと報告しています。無効例については6ヶ月を限度(週2回で50回程度)とし、有効例については白斑部分に照射を限定すべきとしています。日常生活により紫外線曝露を受けやすい小児は、強い日焼けを避けたり、日焼け止めを塗布することが推奨されています。
国内ガイドラインに於いては年齢制限に関するエビデンスはないものの、治療効果と伴に「紫外線発癌リスク」につき説明と同意のもとに施行することが望ましいとされます。
エキシマライト
欧米での左右比較試験によると、エキシマライト治療で75%以上の色素再生があった部位は15~30%と部位によって異なり、顔首、躯幹は「四肢」よりも治療に反応しやすいとされます。照射頻度を週1~3回、照射期間4週~60週行った結果、治療効果は治療頻度ではなく、累積回数に比例するとの報告もあります。
ナローバンドUVBとの比較試験においては、ナローバンドUVBで75%以上の色素再生が6%であったのに対して、エキシマライトでは37.5%に認めたとするものがあります。また、ナローバンドUVBで治療に反応のなかった顔面頚部の白斑で、エキシマライトに変えたところ16.6%に色素新生を認めたとする報告があります。
エキシマライトは、ナローバンドUVBに比べると単位面積あたりのピークパワーが強く、白斑の病変部にのみ治療を行え正常部位への紫外線照射を回避できるメリットがあります。限局性の病変に適応があるとされるものの、広範囲の照射は困難であることがデメリットとなります。
白斑に対する紫外線治療の効果・有効性の国内データ
◆国内報告をみていくと余りまとまった報告がありませんが、日本語の文献検索で渉猟し得る範囲の情報を集めました。
効果判定に関しては文献によって多少異なりますが、一般的に、①75%以上の色素再生を著明改善、②50%以上を有効、③25%以上をやや有効としているようです。
ナローバンドUVBの報告例
国内の白斑に対するナローバンドUVBの報告をまとめました。
- 2004加藤ら
汎発型尋常性白斑4例にナローバンドUVBを照射。照射回数は平均32回,最大照射量平均1045mJ/cm2,総照射量は平均26.0J/cm2。色素再生は平均15回照射~。顔面全例,体幹1例で寛解。体幹1例では若干の色素沈着。体幹1例と手2例は色素沈着を得ず。副作用は正常皮膚の色素増強。
- 2005川上ら
小児白斑5例(4~7才)にナローバンドUVBを照射。分節型2例、汎発型3例(内2例はサットン母斑)で顔首が4例と多く、汎発型では体・四肢。全例に色素再生があり、治療開始までの期間が短いほど効果が早く、分節型・汎発型の治療効果の差はなかった。
- 2007出光ら
尋常性白斑のナローバンドUVBの照射の有効性は欧米ですでに確立。尋常性白斑患者49例にNBUVB照射治療、43例が10回照射以内で色素再生。面積50%以上の色素再生は47%。色素再生が頭打ちのとき、照射量増加で色素再生が促進。白斑部位と周囲皮膚のコントラスト増強は日焼け止めの使用により改善。
- 2008加藤ら
尋常性白斑にナローバンドUVB療法施行。難治なものにミニグラフト療法を、分節型5例、汎発型4例、限局型1例の計10例行った。分節型で平均62%の色素発色、汎発型で17.5%の色素発色を得た。
- 2009橋本
難治性尋常性白斑18例にナローバンドUVB療法。治療期間は最短10週間、最長で2年間。色素再生が51%以上の有効率は44.4%。汎発型の有効率61.5%、分節型や限局型で治療効果が悪い。色素再生76%以上の著効5例。
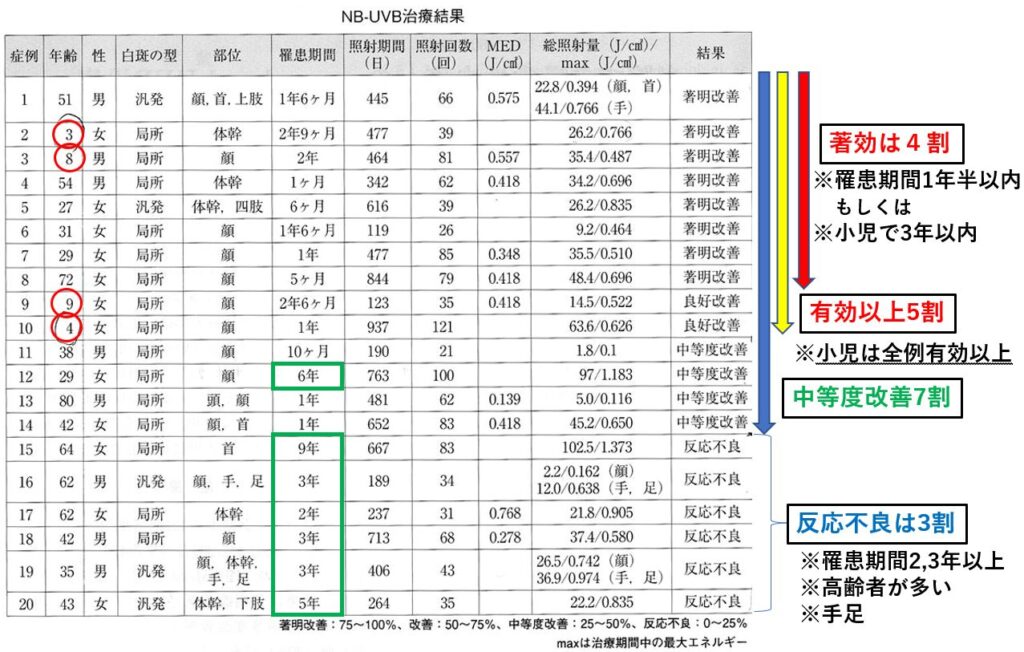
- 2009栗川
白斑にナローバンドUVBを20回以上照射した20例(3才~80才)を検討。著明改善例は、反応不良例より年齢が若く、罹患期間が短い傾向あり。局所型にも6例著明改善例あり。色素再生は75%以上著明改善8例、50%以上の有効が10例。全体の7割でなんらかの改善が得られた。
何らかの反応を示す症例(14例)のうちで、著明改善例は8例であったことから、紫外線治療に反応を示す例に絞って考えると著明改善が6割であり、50%以上の有効例が7割であるという見方もできます。
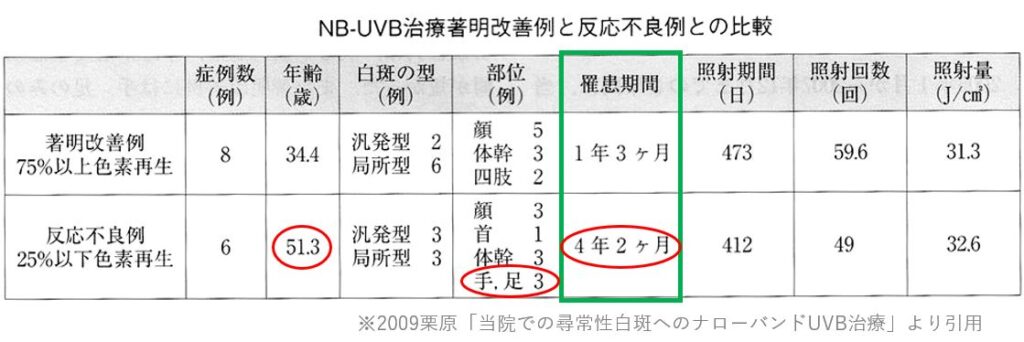
栗川は論文のなかで著効例と反応不良例を比較して、下記の比較表を提示した上で、出来るだけ早期に効果的な照射を行うと局所型も良好な改善が得られるとしています。
- 2016年高橋ら
汎発型尋常性白斑63才男性にナローバンドUVBが奏効。病変範囲が広い全身型は、NB-UVBが有用。(症例報告)
エキシマライト療法の報告例
国内の白斑に対するエキシマライトの報告をまとめました。
- 2010安田ら
白斑14例にエキシマライトを照射。平均縮小率は68%で有効3例。やや有効5例、軽度有効5例。不変1例。
- 2011石田ら
汎発型11例、分節型5例の計16例の尋常性白斑にエキシマライト光線療法を施行。治療は週1回で最低2ヵ月以上。色素再生75%以上著効が1例、25~75%有効が4例、5~25%やや有効が8例。汎発型11例中10例(90.9%)、分節型5例中3例(60%)に色素再生。副作用として紅斑や水疱形成、いずれも一時的で治療継続可能。
※25%以上色素再生で有効としている - 2012森田ら
エキシマライト、ナローバンド UVB は,汎発型尋常性白斑に非常に有効な治療方法。部位により色素沈着が異なる、分節型では色素沈着がみられにくい、100 回を超える照射が必要など、ナローバンド UVBでは課題が多い。2009英国の成人に対する尋常性白斑ガイドラインは,汎発型に対して第一選択としてナローバンド UVB が記載、さらにエキシマライトについても追加の必要性が記載された。(総論)
- 2014春名ら
小児で難治性尋常性白斑にエキシマライトを適用、改善効果が現れるまでの時間も短く、良好な結果。副作用につき家族から十分なインフォームド・コンセントが得られた場合にのみ施行。(総論)
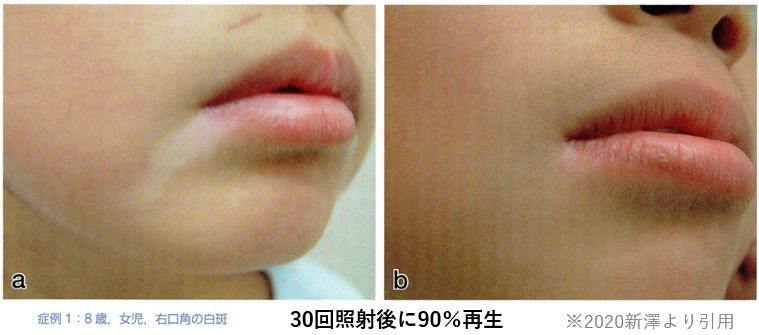
- 2020新澤ら
8才小児の口角部白斑にエキシマライトを30回照射し、90%以上の色素再生で著効。(症例報告)
- 2020渡部
14才男児の顔の分節型白斑にエキシマライトを50回照射し90%以上の色素再生。(症例報告)
国内文献データに関する考察
ナローバンドUVB照射の初期の報告(2004~2007年)では、やや治療効果が低い原因のひとつとして、反応の悪い長期未治療の症例が、混ざっている可能性が否定できません。未治療で経過の長い白斑では、メラノサイトへの自己免疫的な攻撃が長期間に及んだために、メラノサイトが完全に消失してしまっており治療に反応しません。
川上らは、症例数は少ないものの「治療開始までの期間が短い」ほど紫外線治療が効果的であると述べています。橋本らの報告では最短10週の症例も含まれており、少ない治療回数が有効率の低さに影響している可能性も否定出来ません。当院の経験上からも紫外線治療の効果がみられるのが15~20回程度の照射後からとなりますので、少なくとも20~30回程度の照射をきちんと行ったデータでないと正確な効果判定ではなくなってしまいます。
2009年の栗川の報告は、20回以上紫外線治療を行った症例に限定して評価を行っており大変参考となります。20例中の著効例(75%以上色素再生)が8例(40%)あり、有効(50%以上)が合計10例と大変よい成績を報告しております。また、無効例との比較も行っており、白斑の罹患期間と治療効果につき「著明改善例は、より年齢が若く、罹患期間が短い傾向」があると述べております。

栗川は、改善率を高めるコツとして、①治療当初は週2回の照射を原則として行うこと、②目標として、色素再生がみられる有効照射量に早めに達すること、③照射30回を目処に治療の継続を行うかの判定を行うことを挙げています。
罹患期間が数年におよび長くなったものでも治療に反応する例もあり、一律に罹患期間のみで治療対象から外す必要性はないと考えられます。一方で、罹患期間2,3年以上と長めとなった成人例では反応不良例も多くあり、どこまで治療を続けるかも問題です。
分節型白斑に於いては、紫外線治療の効果が少ないとする過去の報告がある一方、年齢が若い症例での著効例の報告もあり、小児白斑に対しても紫外線治療を早期におこなっていく適応があるものと考えられます。今後、白斑の紫外線治療の有効性については、大学病院等の症例数の多い施設で、①罹患期間、②年齢、③部位などにつき、さらなる有効率・効果などの詳細な報告が待たれます。
紫外線療法の禁忌は?
一般的な紫外線療法(ナローバンドUVB)の絶対禁忌・相対禁忌は以下のとおりです。
絶対禁忌
- 皮膚悪性腫瘍・あるいは既往歴のある方
- 高発癌リスクのある方(放射線照射歴、ヒ素接触歴、色素乾皮症など)
- 顕著な紫外線過敏を有する方
相対禁忌
- 光線過敏があるもの、光線過敏を生じる薬剤内服、免疫抑制剤内服
- 白内障、光線憎悪性自己免疫性水疱症
- 10才未満のもの(←絶対禁忌ではない)
以前は、ナローバンドUVBも10才以上に適応とされていましたが、海外の文献では4才から、国内の文献では3才から紫外線照射を行った症例が報告されています。白斑は一般的に発症後時間が経つほど、紫外線治療にも反応が悪くなってしまう傾向があることから、小学生(6才)以上では問題なく照射が可能です。
※もちろん、就学前の小さなお子様ではご両親への説明と同意のもとに治療が行われるべきです。
紫外線療法の副作用・注意点
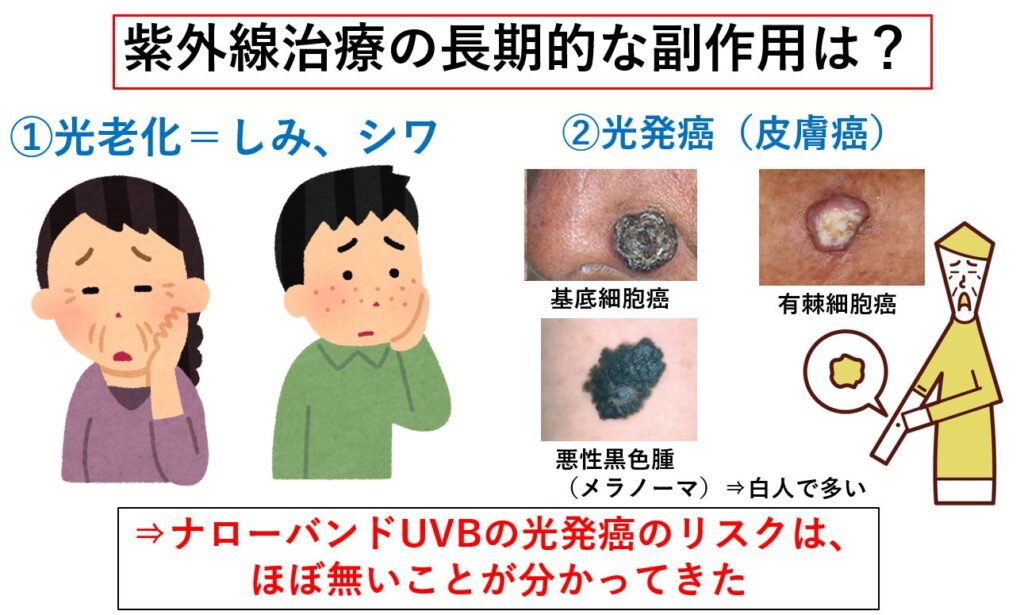
長期的な副作用と短期的な副反応が考えられます。長期的な副作用には「光老化と光発癌」があります。
1,長期的な副作用
1)光老化
紫外線療法は、日焼けと同様に何回も照射を続けると「光老化」を促進します。数年以内などの短期にでるものではなく、10~20年以上経過してから「シミ・しわ」などが増えやすくなることや、光老化で発生する脂漏性角化症や老人性色素斑などがでてくる可能性があります。
2)光発癌
光発癌については「PUVA療法」では400回以上の施術を行った例での発生頻度の増加が報告されています。一般の外来レベルでの照射でも1000回は超えない方が良いともされてきました。一方で、近年はナローバンドUVBでの光発癌のリスクはほぼ無いということが分かってきました。1990年代に開発されたナローバンドUVB治療は海外では30年以上の歴史がありますが、特に皮膚癌の発生頻度が増加したという統計的な報告はありません。
2,短期的な副作用・注意点
紫外線療法は、「太陽光線」の一部の波長を機械的に作り出しているものです。直接、目でみることは禁忌となります。目の周囲に照射をするときには可及的に目をしっかりつぶって照射を行うか、目のまわりを布で覆って眼球への紫外線の影響を極力少なくなるようにします。
海外での報告では、陰部は紫外線の光発癌の感受性が高い部位になりますので、陰嚢、外陰部近くに照射をするときは遮光布などで保護する必要があります。

短期的な副作用としては、日焼け同様の「治療局部の軽度の紅斑・かゆみ・軽度の皮剝け・水疱形成など」が起こりえます。紫外線治療を効果的にしていくためには、皮膚の反応を見ながら徐々に照射量を挙げていく必要があります。治療後1,2日以内の軽度の赤みがでてくることが理想です。3日以上の強い紅斑・水疱が生じた場合には、一度治療をお休みするか、照射量をさげる必要があります。
白斑治療中には、周囲の正常皮膚での色素沈着が増強してくる場合があります。紫外線療法は脱色素斑の患部のみでなく、少し広めに当てた方が効果がでやすいのですが、周囲の色素があまりに濃い場合には布で覆う、日焼け止めを多めに塗布してから照射を微調整しながら続けると患部とのコントラストが改善するようです。ナローバンドUVBでは、たとえ途中で色むらがでても最終的には全体の色がなじんでくることが多くなります。
ナローバンドUVBの安全性は?
一般的に紫外線治療での発癌性は、リスクの高い順に①PUVA療法>②ブロードバンドUVB>③ナローバンドUVBとなっています。PUVA療法では、他疾患での統計でも発癌性の危険が常に云われていました。一方、動物での基礎実験や臨床統計から、UVAよりUVBの方がより発癌リスクが低いことが分かってきました。
ナローバンドUVBについては、2008年の英国での尋常性白斑治療ガイドラインで照射上限回数に関するエビデンスはないとしつつも、①白人では200回を上限とし、②スキンタイプⅣ以上のアジア人などは患者と同意のうえ、それ以上の回数が可能とされています。
2012年の国内における尋常性白斑治療ガイドラインでは、小児において「年齢制限に関するエビデンスはない」としつつも、発癌性・その他の副作用につき充分なインフォームドコンセントの上で施行することが望ましいと本文中に記載があります。一方で、ガイドラインの推奨文では成人の尋常性白斑に関してはエビデンスレベルBで「第一選択としてもよい」としつつも、小児については触れられておりません。

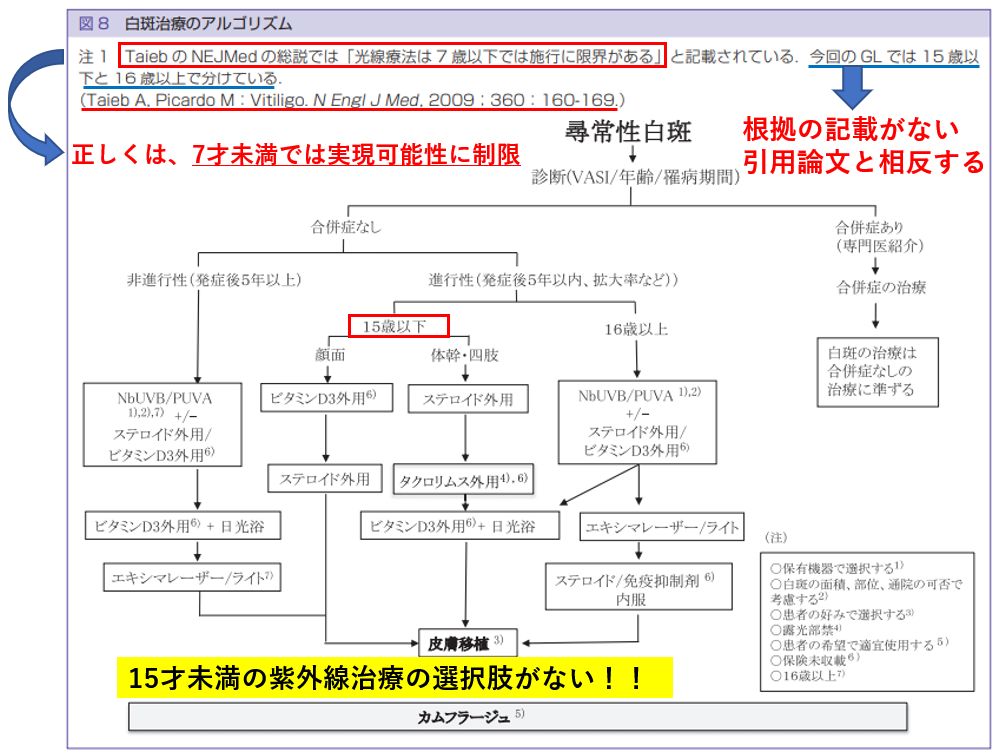
ここで大きな問題となるのが、国内ガイドラインの「白斑治療アルゴリズム」で試案であるとしつつも、15才以下の治療選択枝として「紫外線治療」がまったく抜け落ちてしまっていることです。当院でも2008年にナローバンドUVBを取り入れて「小児の白斑での治療」を開始し効果を感じつつあった時期でもあり、大きな違和感を感じます。本文中で、「小児には説明と同意のもとに施行する」となっていたものが「最後に相反するアルゴリズム」が掲載されており「自己矛盾を起こしているガイドライン」となってしまっています。
【尋常性白斑治療ガイドラインの指針・アルゴリズムについて】
日本皮膚科学会の尋常性白斑治療ガイドライン
https://www.dermatol.or.jp/uploads/uploads/files/guideline/guideline_vv.pdf
以下が尋常性白斑治療ガイドラインに示されている「成人の尋常性白斑に対する治療指針」となります。
以下がガイドラインに乗っている欧米での指針の原文となります。
特に差がある部分が、治療指針の注釈の部分です。原文を直訳すると以下の通りとなります。
- 色が白い患者(白人など)では何も治療を行わないという選択枝がある。
- 紫外線療法は7歳より前だと実現可能性が制限される。
- 外科療法は思春期より前には稀である。
※思春期=8-9歳くらいより始まるとされる(日本婦人科学会の見解より引用)
となります。
尋常性白斑治療ガイドラインにおける日本語訳では「7才以下では施行が限定・外科治療を男14才、女12才までめったに考慮されない」とやや意味が違ってきています。7才より若いが、「7才以下」に変更となってしまい、実現可能性の制限が「施行の制限」に改変、思春期前が、男14才、女12才(通常は思春期真っ只中)と決めつけられています。
白斑治療のアルゴリズム(試案とされるもの)
これが、さらに試案である「白斑治療アルゴリズム」になると、英文での原文が「7才以下では施行に限界がある」と引用されつつも、15才以下に紫外線治療を施行しない明確な根拠が示されないまま、15才以下での紫外線治療の選択枝をなくしてしまっています。15年近く臨床での白斑治療を行ってきた立場からすると大きな違和感があります。
これは、皮膚科学会のガイドラインを作成された先生方の中でも意見が分かれてしまい、かつガイドラインの章ごとに執筆担当された担当医師が違っていることによるのではと考えられます。
さらに、問題であることは、このガイドラインの試案である「白斑治療のアルゴリズム」がいくつかの文献にそのまま引用されていたり、「小児に推奨されていない」と言い切ってしまっている論文があることです(2015東山)。また、いくつかのクリニックのホームページにも「ガイドライン遵守」を歌って、そのまま「白斑治療アルゴリズムの表」のみが引用されてしまっています。
白斑治療アルゴリズムの根拠を検証する
そこで上記の「アルゴリズム」に根拠があるのかどうかについて、「白斑治療アルゴリズムの元とされている論文」を調べて見ました。
【白斑治療のアルゴリズムの根拠となっているVitiligo(白斑;総説)2009Taiebらの論文】

※原文の直訳の要点は以下の通りです。(上記全文をみるためには大学図書室などのパスワードが必要です)
311 nmでピーク発光をもたらすナローバンドUVBは、専門治療センターへのアクセスがある限り、現在、非分節性白斑の成人および小児に好ましい治療法です。
ナローバンドUVB治療の1年後、患者の63%が75%以上の再色素沈着を示しました。同じナローバンドUVBレジメンを最大1年間子供(平均年齢9.9歳)に適用した結果、53%の患者で75%以上の再色素沈着が生じました。活動性疾患を患っていた小児の80%で、治療により疾患が安定しました。
以上が原文の直訳となっており、子供への紫外線治療の施行についてもしっかり記載されています。15才以下には紫外線治療の選択肢がない国内のガイドラインの試案である「白斑治療のアルゴリズム」とは、大分違う内容です。ガイドラインは学会ホームページやウェブ上でも公開されており、他科の医師や一般の患者さんも読むことができます。引用文献と明らかに違う内容の「白斑治療のアルゴリズム」は実際に現場で治療を行っている医師・患者さんにも混乱を招いてしまいます。
さらに上記の論文の中での子供の治療アルゴリズムについての引用文献を見ていきます。
【Guideline for the diagnosis and management of vitiligo(白斑の診断・取り扱いのガイドライン) D J Gawkrodger 2008】
子供の治療アルゴリズムについて

https://onlinelibrary.wiley.com/doi/10.1111/j.1365-2133.2008.08881.x
※原文の直訳の要点は以下の通りです。(上記は全文が閲覧可能です)
- 強力な局所ステロイドによる治療は、2か月以内の試験期間で検討する。
- タクロリムスは代替として考慮。
- NBUVB療法は、上記の保存的な治療で適切に管理できない子供、白斑が広範囲に及ぶ、または患者の生活の質に重大な影響を与える局所的な白斑がある子供に考慮されるべき。治療は肌の色が濃い患者(日本人などの黄色人種)のためになされ、NB-UVBは、小児におけるPUVAよりも優先して使用する必要があります。
- 肌の色が薄い白い人(白人)では、白斑はほとんど問題になりません。
- NB-UVBの皮膚タイプIV〜VIの患者の上限を定義する証拠が不足しています。
となっております。
以上のことより「白斑治療のアルゴリズム」の中で15才以下のものに紫外線治療の選択枝がないという根拠は引用文献上は明かなものは存在せず、ガイドラインを作成された一部の紫外線治療に対する保守的な担当委員の考えが前面に出てしまったものなのではと考えられます。
いつの時代でも新しい治療法に関しては、学会内に於いて意見が対立することがあります。白斑の関する論文を読み進めると、「ガイドラインの遵守を最優先にうたい、かつ小児に自然治癒例があることを理由に外用のみで経過観察とする」というものまであります(2015東山、2016種村)。当方の調べた範囲では、小児の白斑の自然治癒率が高く、紫外線治療を行わずに経過を観察のみとする方がよいという根拠・論文は他には見当たりません。一般的に白斑は「自然治癒は難しい皮膚疾患の一つ」とされています。
ナローバンドUVBの安全性の結論は?
2012年尋常性白斑治療ガイドラインにおいては、ナローバンドUVB照射方法の一例として、週1~3回、6ヶ月または60回まで照射というものが示されていました。照射量を遵守する必要があるとしつつも、その時点での明確な照射回数に関するエビデンスがなかったためと考えられます。
一方近年になるまで、ナローバンドUVBは発癌リスクに関する報告もなく、PUVA療法などに比べて、長期的にも安全性の高い治療法であるとされてきました。種村は、2017年の白斑ワーキンググループからの提言を取り上げ、「7~10才頃より週2,3回の照射を、多くの日本人が含まれるスキンタイプ4~6では特に回数の制限は設けずに行ってよい」と述べています(「白斑治療をしっかり基本から」より引用;2022種村)。
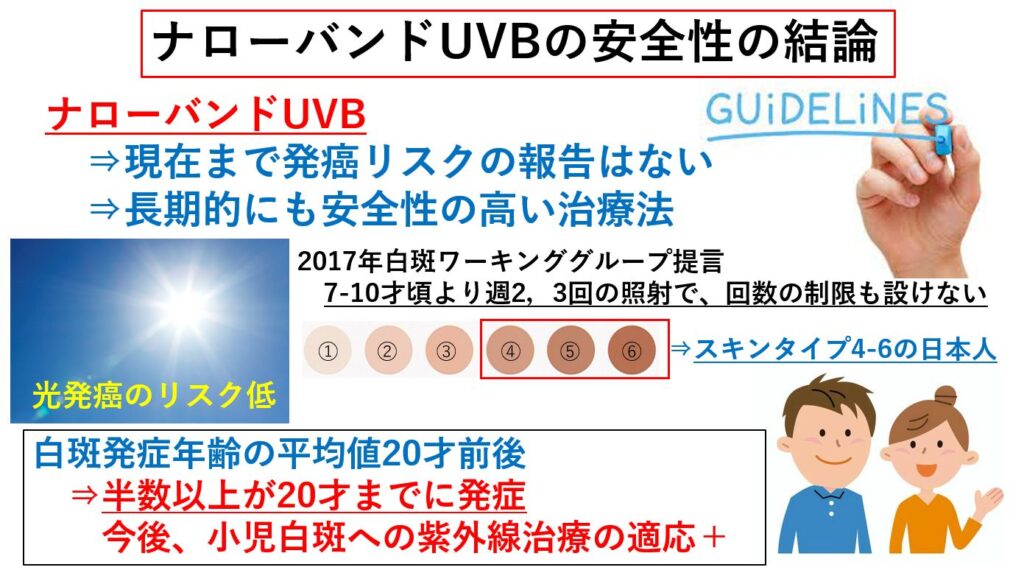
白斑の発症年齢の平均値は20才前後であり、白斑患者の半数以上が20才までに発症するとされています。実際に治療に当たっていると、小児白斑で発症して時間が経っていないものでは、紫外線治療に対する反応が非常によく、かつ早いと30回程度、著効例では20回程度で色素再生が完全に達成されてしまうことが経験されます。せっかく、短期間の少ない照射回数で治る可能性があるものを、あえて未治療で長期経過をみることは望ましくありません。小児白斑に対する紫外線治療の制限を設けた過去のガイドラインは、お子さんの白斑を早期に治す機会を奪ってしまう可能性があるとさえ考えられます。
◆小児に対するナローバンドUVBの報告(まとめ)
- 2003前田ら; 6歳児2名に紫外線療法を施行し、1名で70-90%の改善。
- 2005川上ら;小児白斑5例(4~7才)にナローバンドUVBを照射。
- 2009栗川;白斑にナローバンドUVBを20回以上照射した20例(3才~80才)。
- 2010安田ら; 10歳~エキシマライト照射を行った報告。
- 2014春名ら;小児で難治性尋常性白斑にエキシマライトを適用。
- 2020新澤ら;8才小児の口角部白斑にエキシマライト照射。
- 2020渡部;14才男児の顔の分節型白斑にエキシマライト照射。
※上記は、小児白斑に紫外線治療をおこなった報告の再掲になります。

国内では、小学生以降でも紫外線治療を行った報告が多くみられ、かつ最少年齢は3才~となっております。また、近年多くのコホート研究にて、白斑患者においては紫外線発癌が少ないことが判明してきています(2021佐野ら)。小児白斑に対しても、初期に外用剤などの保存的治療を2ヶ月程度行って反応が悪い症例では、ナローバンドUVBの適応となっていくるものと考えられます。
紫外線療法は家庭用機器を使っても良いのでしょうか?
海外では、家庭用の紫外線治療機器があるとのことですが、日本国内に於いては正式に承認された家庭用紫外線治療機器はありません。購入する場合は、海外からの並行輸入サイトになりますので、治療のリスク・安全性などがすべて自己責任になります。また、当院ではご自宅で紫外線治療を行っていた方の治療はお引き受けしておりませんので、ご了承ください。
まとめ
当院では、先代院長の頃よりさまざまな皮膚疾患の紫外線療法に力を入れております。2008年に大田区内で2番目にナローバンドUVB治療機を取り入れてから、多くの白斑患者さんの治療に当たってきました。さらに、顔などの露出部などで難治のものでは、症例数は限られているものの、積極的に吸引表皮水疱蓋移植も施行しております。

受診される白斑の患者さんにお聞きすると、あまり説明を受けずにステロイド外用剤を処方してもらっただけという患者さんが多くいらっしゃいます。白斑はせっかく「治せるチャンス」があっても、ナローバンドUVBなどの紫外線治療を早期に行わないと、各種治療に対する色素再生反応も徐々に悪くなってしまいます。白斑が治らずにお困りの方は、ぜひ当院までお早めにご相談ください。
※当院設置のナローバンドUVBは部分型のため、半身までの範囲の白斑紫外線治療に対応しております。
※白斑の初診の方は、なるべく院長担当日に受診されるようお願い申し上げます。